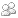| Конкуренция во благо Исследование McKinsey | | Печать | |
| Дайджест | |||||||||
| 01.07.2012 17:54 | |||||||||
|
Степень влияния, которое конкуренция между лечебными учреждениями может оказать на качество обслуживания и контроль затрат, зависит от сегмента и условий оказания медицинских услуг. Самую высокую значимость фактор конкуренции имеет в сегменте амбулаторного медицинского обслуживания.
Вестник McKinsey Номер 25 (2012)
Пенни Дэш, Дэвид Мередит
Системам здравоохранения во всем мире приходится решать одну и ту же важнейшую задачу — как обеспечить населению широкий доступ к услугам в области здравоохранения, при этом постоянно повышая качество медицинского обслуживания и не допуская роста затрат. Усиление конкурентной борьбы часто может служить элегантным комплексным решением этой задачи[1].
Не существует единого мнения о том, насколько интенсивной должна быть конкуренция в области здравоохранения. Чаще всего эта тема обсуждается с позиций глубоких идеологических убеждений или личной заинтересованности, а не на основе объективного анализа фактов, поэтому не исключено, что единства мнений относительно конкуренции в этой области не удастся достичь никогда. Более того, различные страны по-разному определяют важность тех или иных ценностей и ставят перед своими системами здравоохранения разные цели развития. Однако мы убеждены, что рассмотрев имеющиеся факты через призму экономической теории можно построить модель, с помощью которой системы здравоохранения смогут принимать верные решения об использовании конкуренции как инструмента предоставления доступа к высококачественному и эффективному медицинскому обслуживанию.
В этой статье мы рассмотрим вопросы конкурентной борьбы между поставщиками медицинских услуг. Чаще всего предметом конкуренции является привлечение пациентов, но в некоторых случаях поставщики медицинских услуг также конкурируют за заключение договоров с финансирующими организациями[2]. Мы полагаем, что уровень конкуренции, при котором система здравоохранения сможет достичь стоящих перед ней целей, будет зависеть от характера предоставляемых медицинских услуг. В сфере узкоспециализированных услуг конкуренция должна быть ограниченной и не должна служить основным инструментом решения задач, чтобы избежать снижения качества медицинских услуг или возникновения избыточного количества специализированных медицинских учреждений. Напротив, в сфере оказания услуг более широкого профиля, особенно в сегменте амбулаторной помощи, интенсивная конкуренция может быть эффективным механизмом повышения качества и эффективности обслуживания.
АРГУМЕНТЫ В ПОЛЬЗУ И ПРОТИВ КОНКУРЕНЦИИ МЕЖДУ ПОСТАВЩИКАМИ МЕДИЦИНСКИХ УСЛУГ
Существуют убедительные аргументы, свидетельствующие как в пользу конкуренции между поставщиками медицинских услуг в системе здравоохранения, так и против нее. Самый убедительный довод в пользу поощрения конкурентной борьбы состоит в том, что она позволяет создать мощные стимулы, побуждающие поставщиков медицинских услуг к разработке инновационных решений, благодаря которым они могут предоставлять пациентам услуги более высокого качества по меньшей цене. В частности, М. Портер и Э. Тайсберг высказали следующую точку зрения:
В условиях нормально функционирующего рынка конкуренция позволяет повысить качество обслуживания и оптимизировать затраты. Разработка инновационных продуктов и услуг помогает быстрее распространять новые технологии и более эффективные методы работы. Успешные компании преуспевают и развиваются, в то время как их менее предприимчивые конкуренты вынуждены проводить реорганизацию или выходить из бизнеса. Цена продуктов и услуг, скорректированная с учетом качества, снижается, их ценность растет, и рынок расширяется, чтобы удовлетворить потребности большего количества потребителей[3].
Давно известно, что увеличение интенсивности конкурентной борьбы между участниками рынка помогает повысить производительность по отрасли в целом[4]. Многие, в том числе Портер и Тайсберг, полагают, что конкуренция между поставщиками медицинских услуг позволит добиться аналогичных результатов в секторе здравоохранения, поскольку модель его развития также может быть основана на стандартном цикле — от разработки инновационных решений до повышения качества услуг и эффективности работы.
Противники этого подхода утверждают, что конкуренция между поставщиками медицинских услуг не позволит оказывать качественную медицинскую помощь, поддерживая при этом цены на разумном уровне. По их мнению, конкуренция часто поощряет создание избыточных мощностей и дублирование услуг, что может привести к распространению практики навязывания услуг поставщиками. Также противники конкуренции указывают на то, что для некоторых рынков характерна естественная монополия в сфере здравоохранения и внедрение конкурентных рыночных механизмов вызовет ухудшение качества медицинских услуг. Более того, они считают, что по крайней мере в некоторых системах здравоохранения конкуренция между поставщиками медицинских услуг может привести к приоритетности коммерческого и рыночного успеха перед оказанием помощи пациентам, а также к ухудшению положения наименее состоятельных слоев населения, что, в свою очередь, обострит проблему неравного доступа пациентов к медицинским услугам.
Основная причина описанных выше проблем, по мнению противников конкуренции в сфере медицинского обслуживания, заключается в том, что некоторые основные механизмы, благодаря которым в обычных рыночных условиях конкуренция способствует положительной динамике, не работают в секторе здравоохранения. Например, потребители услуг здравоохранения лишены возможности выбрать подходящего им поставщика услуг с учетом качества его работы, поскольку не обладают всей информацией, доступной поставщикам медицинских услуг. На таком рынке конкуренция не позволит повысить качество обслуживания. Даже сторонники развития конкуренции признают, что в секторе здравоохранения существует много потенциальных источников проблем, и среди них не только отсутствие прозрачной информации, но и неопределенность, риск неблагоприятного выбора и риски, связанные с недобросовестностью поставщиков медицинских услуг. Из-за сочетания этих факторов сложно наладить эффективную работу, чтобы впоследствии пользоваться всеми преимуществами конкурентного рынка.
Для стран с хорошо развитой государственной системой здравоохранения свободная конкуренция сопряжена с проблемами иного характера. Многие люди в таких странах считают государственную систему оказания медицинской помощи предметом национальной гордости и единственно возможной моделью. Они боятся, что поощрение конкуренции между поставщиками медицинских услуг неизбежно приведет к развитию частного сектора и последующей приватизации системы здравоохранения.
ФАКТЫ В ПОЛЬЗУ И ПРОТИВ КОНКУРЕНЦИИ МЕЖДУ ПОСТАВЩИКАМИ МЕДИЦИНСКИХ УСЛУГ
Каждая из сторон этого спора может привести данные научных исследований, подтверждающие ее точку зрения. Например, недавно проведенное исследование показало, что развитие конкуренции между больницами в Англии позволило повысить качество методов управления, что, в свою очередь, способствовало улучшению результатов клинической, операционной и финансовой деятельности[5]. Аналогичные выводы были сделаны в другом недавно опубликованном документе, посвященном деятельности британских больниц: авторы отметили, что «конкуренция между больницами на рынках с фиксированными ценами позволяет повысить качество медицинского обслуживания»[6]. В 2006 г. Мартин Гейнор (Martin Gaynor) провел широкомасштабное исследование, посвященное работе больниц в США, на примере пациентов — участников программы Medicare (для которых установлены фиксированные цены на медицинские услуги). Результаты исследования показали, что качество больничного обслуживания было выше на рынках с более высоким уровнем конкуренции[7], и это подтверждается большинством эмпирических данных. Дэниел Кесслер и Марк МакКлеллан также доказали, что конкуренция между американскими больницами помогает повысить качество медицинской помощи и обеспечить контроль затрат[8].
Гейнор тем не менее признал, что его исследование не подтвердило наличия четкой взаимосвязи между конкуренцией и качеством больничного обслуживания пациентов, имеющих полисы частного медицинского страхования. Для таких пациентов не установлены фиксированные цены, и больницы могут соревноваться друг с другом не только по качеству услуг, но и по уровню цен, что затрудняет оценку влияния конкуренции на качество. Кроме того, в рамках исследования 2002 г. обнаружено, что развитие конкуренции между больницами в Англии вызвало небольшое снижение качества медицинских услуг, предоставляемых Национальной службой здравоохранения Великобритании[9]. В опубликованном позже документе за авторством двух упомянутых выше исследователей отмечалось, что конкуренция между больницами действительно позволила сократить время ожидания для пациентов, но она также привела к ухудшению клинических результатов (вывод сделан на основе оценки показателей смертности от острого инфаркта миокарда)[10].
Опыт работы McKinsey в области здравоохранения охватывает более 20 стран. Мы неоднократно сталкивались с ситуациями, в которых конкуренция между поставщиками медицинских услуг становилась причиной ухудшения клинических результатов, дублирования затрат и неэффективного распределения ресурсов. Мы также наблюдали системы здравоохранения, эффективно работающие без свободной конкуренции. Однако гораздо большее впечатление на нас произвели примеры таких систем, в которых эффективное управление конкуренцией между поставщиками медицинских услуг способствует значительному улучшению клинических результатов и позволяет предоставлять пациентам свободу выбора поставщиков медицинских услуг, при этом затраты системы стабильно поддерживаются на разумном уровне. Ряд таких примеров описывается ниже. Таким образом, мы пришли к выводу, что вопрос заключается не в благоприятных или негативных факторах, связанных с конкуренцией как таковой. Главная задача — создать условия, в которых эффективное использование конкуренции между поставщиками медицинских услуг позволит добиться желаемых результатов.
КАКОВА ОПТИМАЛЬНАЯ ИНТЕНСИВНОСТЬ КОНКУРЕНЦИИ?
Чтобы определить, насколько интенсивной должна быть конкуренция между поставщиками медицинских услуг в условиях конкретного рынка здравоохранения, необходимо ответить на пять основных вопросов (см. схему 1):
Ответ на каждый из этих вопросов в значительной мере зависит от сегмента и условий оказания медицинских услуг, даже в рамках одной схемы лечения[11]. Поэтому целесообразная интенсивность конкуренции также будет существенно различаться в зависимости от обстоятельств. Во многом (хотя и не в полной мере) это объясняется различиями в требованиях к минимальному масштабу экономической и клинической деятельности, необходимому для эффективного предоставления высококачественной медицинской помощи.
В качестве примера можно рассмотреть разницу между реализацией программ по снижению веса и проведением бариатрических операций в рамках схемы лечения ожирения. Для организаций, предлагающих программы снижения веса (Weight Watchers, Slim-Fast, фитнес-клубы и т.д.), требования к минимальному масштабу экономической деятельности относительно низки благодаря невысоким затратам на создание бизнеса и накладным расходам. Минимальный масштаб клинической деятельности также относительно невелик. Уровень подготовки, необходимый для предоставления консультаций по правильному питанию и проведения спортивных программ, существенно ниже уровня квалификации, который требуется для проведения хирургических операций. Кроме того, эффективность предоставления услуг не зависит от количества пациентов или клиентов. Поэтому программы по снижению веса могут проводиться широким кругом конкурирующих учреждений в большинстве городов. Напротив, для проведения бариатрических операций необходимы существенный клинический опыт и специализированная инфраструктура, а для поддержания высокого качества лечения поток пациентов должен быть довольно интенсивным. Медицинское учреждение, проводящее такие операции, должно охватывать услугами регион с населением порядка одного миллиона человек — только тогда оно обеспечит себе необходимое количество пациентов, нуждающихся в предлагаемом лечении.
Во многих случаях минимальный масштаб клинической деятельности рассматривается как решающий фактор при определении целесообразной интенсивности конкуренции. Например, поставщик стандартных услуг по вакцинации детей может без риска обслуживать относительно небольшой контингент (10—20 тыс. человек). Но зона охвата круглосуточной педиатрической больницы со стационарным отделением, предлагающей высококачественные услуги, должна быть гораздо шире (около 500 тыс. человек), чтобы специалисты постоянно работали с детьми и не теряли квалификации. Следовательно, в небольшом городе могут работать несколько поставщиков услуг по вакцинации детей, но только одна крупная специализированная педиатрическая больница.
Мы пришли к выводу, что в настоящее время рынки здравоохранения становятся менее специализированными и в меньшей степени зависящими от дорогой инфраструктуры, что упрощает доступ к рынку для новых многочисленных поставщиков медицинских услуг. Целесообразным будет поддерживать интенсивную конкуренцию в сегменте амбулаторного лечения и ограничивать ее в сегменте узкоспециализированного медицинского обслуживания (см. схему 2).
Этот вывод кажется интуитивно верным, однако он еще не был подтвержден профильными исследованиями в области здравоохранения. Одна из причин этого заключается в том, что в последнее десятилетие исследователи и лица, формирующие политику в сфере здравоохранения, главным образом изучали конкуренцию в сегменте неотложной медицинской помощи[12]. Если же сделанный нами вывод верен, то наибольший потенциал улучшений за счет интенсивной конкуренции заключен в сегментах первичной медицинской помощи и общественного ухода. По случайному совпадению именно в этой области большинство систем здравоохранения сегодня внедряют инновационные решения, направленные на существенное повышение качества медицинской помощи и производительности больниц.
ЧТО МЫ МОЖЕМ РЕКОМЕНДОВАТЬ?
Мы уверены, что системы здравоохранения могут использовать конкуренцию в качестве инструмента повышения качества медицинской помощи и контроля затрат. Для этого необходимо определить целесообразную интенсивность конкурентной борьбы в соответствии с характером предоставляемых медицинских услуг. Однако, чтобы использовать эту возможность, большинству систем здравоохранения придется провести значительные преобразования. Некоторые из них должны будут изменить структуру рынка здравоохранения, чтобы обеспечить развитие конкуренции до необходимого уровня. Большинству систем придется принять меры для повышения эффективности конкуренции и ее адаптации к потребностям существующих или новых рыночных структур.
Изменение структуры рынка
Многие руководители систем здравоохранения соглашаются, что следует дифференцировать конкуренцию по уровню интенсивности в зависимости от сегмента. Некоторые из них считают изменение конкурентной структуры рынка крайне сложной задачей. Конечно, эта задача непростая. Однако она выполнима, и это подтверждается успешными примерами нескольких систем здравоохранения.
Например, в 2002 г. Дания создала условия развития конкуренции на внутреннем рынке здравоохранения. Пациенты получили возможность свободно выбирать лечебные учреждения, а структура оплаты медицинских услуг претерпела изменения. Ранее, если период ожидания определенного вида лечения в государственной больнице превышал два месяца, пациенты имели право бесплатно получить аналогичные услуги в частной больнице в Дании или за рубежом. Развитие конкуренции позволило расширить возможности системы — к 2007 г. максимальный период ожидания в большинстве государственных больниц сократился на треть[13], и государство смогло соответствующим образом скорректировать требования: теперь пациенты могут воспользоваться услугами частных больниц, если время ожидания в государственном медицинском учреждении превышает один месяц.
Однако переход к конкурентной модели в Дании оказался непростым. Чтобы пациенты могли пользоваться правом выбора альтернативного поставщика медицинских услуг, государство изначально оплачивало услуги частных лечебных учреждений по ставке, превышающей стандартные расценки государственных больниц. С экономической точки зрения этот подход понятен: компании частного сектора должны были получить компенсацию за создание дополнительной инфраструктуры, необходимой для оказания услуг, которые они теперь могли предлагать пациентам. Также частным лечебным учреждениям требовался своего рода резерв на случай колебаний спроса. Однако более высокий уровень возмещения, выплачиваемого частным больницам, привел к возникновению проблем политического характера. В конце концов правительство снизило размер таких выплат и создало автономную организацию-посредника, действующую независимо от Министерства здравоохранения, которая приняла на себя обязанности по установлению цен на услуги во всех больницах.
В штате Квинсленд, Австралия, не так давно был использован аналогичный подход к сокращению периода ожидания. Правительство штата заключило ряд договоров с поставщиками медицинских услуг из частного сектора, чтобы таким образом мотивировать государственные больницы к повышению эффективности своей деятельности[14]. Согласно результатам, полученным в течение первого года реализации этой программы, период ожидания в сегменте неотложной медицинской помощи начал сокращаться; однако случаев сокращения времени ожидания в сегменте плановой хирургии пока не зафиксировано.
Пока существует немного систем здравоохранения, которые активно проводят реструктуризацию и развивают конкуренцию в сегменте амбулаторной медицинской помощи, поскольку, как мы уже отмечали ранее, до сих пор основная часть проектов в этой сфере затрагивала сегмент неотложной помощи. Однако примеры таких систем существуют. В городе Дерби, Англия, руководитель здравоохранительного органа вывел на рынок частную компанию, в управление которой было передано отделение по оказанию терапевтической помощи в одной из местных больниц[15]. Эффект от появления нового поставщика услуг не ограничился повышением доступности медицинских услуг для населения и улучшением качества обслуживания пациентов в этой конкретной больнице: возникла своеобразная «цепная реакция», благодаря которой другие медицинские учреждения, опасаясь конкурента из частного сектора, также начали улучшать показатели своей деятельности.
Эти примеры демонстрируют успешное развитие конкуренции между поставщиками медицинских услуг. Однако следует отметить, что в некоторых обстоятельствах более целесообразным будет ограничение конкуренции — например, если качество медицинской помощи может снизиться из-за недостаточного количества пациентов. Наш опыт показывает, что существует три подхода к преобразованию системы здравоохранения. Во-первых, можно привлечь на рынок новых поставщиков медицинских услуг, чтобы увеличить интенсивность конкуренции; во-вторых, можно провести принудительную консолидацию рынка — например, за счет слияний или поглощений — для ограничения конкуренции; наконец, можно систематически проводить между лечебными учреждениями тендеры на право предоставления отдельных видов услуг, чтобы поддерживать интенсивность конкуренции на оптимальном уровне. Каждая система здравоохранения должна выбрать для себя наиболее подходящий вариант с учетом всех факторов (см. схему 3).
Стимулирование конкуренции
Одного только изменения структуры рынка редко бывает достаточно, чтобы добиться оптимального уровня конкуренции между поставщиками медицинских услуг. Система здравоохранения должна также устранить препятствия для развития конкуренции. Мы определили шесть факторов, позволяющих практически любой системе здравоохранения максимально использовать преимущества, которые может предложить развитие конкуренции.
Обеспечение доступности информации. Для эффективной работы системы здравоохранения необходимы точные данные как о стоимости, так и о качестве предоставляемых услуг. Без этой информации невозможно отследить проблемы, перераспределить ресурсы, выявить и распространить передовые методы работы. Во многих системах здравоохранения получить такие данные по-прежнему нелегко: часто отсутствует информация по амбулаторному, а в некоторых случаях — и по стационарному медицинскому обслуживанию. Однако зачастую системы здравоохранения располагают достаточным объемом данных — им просто необходимо более полно и эффективно использовать эту информацию для улучшения клинических показателей. Например, системы здравоохранения в Англии и Уэльсе собирают и обрабатывают информацию о лечении сердечно-сосудистых заболеваний и инсультов, и такой анализ позволяет выявить различия в уровне качества медицинской помощи (см. схему 4). Эту информацию можно легко получить из надежных источников и активно использовать для повышения качества медицинского обслуживания.
|










.JPG)
.jpg)